Cada mujer se comporta de una manera diferente en el trabajo de parto y el parto y la gran mayoría lo desarrollan de una forma normal, pero en ocasiones se presentan complicaciones en el parto. Es precisamente ese el objetivo central de esta página, en la cual se tratarán sus causas más frecuentes y como te puedes preparar para enfrentar esa etapa tan esperada.
Contenido
- 1 Las complicaciones en el parto pueden estar relacionadas con la mortalidad maternal
- 2 Hipertensión gestacional (preeclampsia-eclampsia)
- 3 Miomas
- 4 Placenta previa
- 5 Parto pretérmino
- 6 Presentación fetal anómala
- 7 Procidencia del cordón umbilical
- 8 Circulares y nudos reales del cordón umbilical
- 9 Desgarros uterinos, vaginales y perineales
- 10 Retención placentaria
- 11 Rotura prematura de membranas
- 12 Cambio de coloración en el líquido amniótico
- 13 Parto por cesárea
Las complicaciones en el parto pueden estar relacionadas con la mortalidad maternal
Los datos de la Organización Mundial de la Salud (OMS), todavía asustan porque diariamente mueren en el mundo 830 mujeres por causas relacionadas con el embarazo, el parto y el postparto. El 75% de estas pérdidas de vidas, de sueños y de proyectos podría ser evitado porque la mayoría de las causas pueden ser detectadas y resueltas a tiempo.
Se estima que entre un 10 y un 20%, de las mujeres embarazadas podrían tener complicaciones en el parto. Las causas pueden ser numerosas, pero hay un grupo de factores de riesgo que propician una mayor frecuencia de afecciones durante el parto, entre ellas se destacan:
- Haber tenido alguna cesárea previa
- Más de 40 años de la mama
- Haber padecido de diabetes gestacional
- Hipertensión arterial durante el embarazo
- Obesidad
- Partos muy prolongados
- Partos múltiples
- Las jóvenes adolescentes corren mayor riesgo de complicaciones en el parto
- Tamaño grande del feto y posición anómala
- Presencia de mioma
- Rotura prematura de membranas
A continuación describiremos algunas de las causas más frecuentes y como pueden repercutir en las complicaciones en el parto.
Hipertensión gestacional (preeclampsia-eclampsia)
La hipertensión durante el embarazo es una de las complicaciones más frecuentes está presente entre el 5-7%. En muchas ocasiones, hasta en el 50% de los casos, se trata de una hipertensión crónica previa no diagnosticada y aparece hasta en un 30% de las gestantes.
Esta enfermedad puede causar alteraciones de la placenta, provocando su desprendimiento prematuro, que es cuando la placenta se separa de las paredes del útero antes de ocurrir el parto. En caso de desprendimiento total se produce muerte fetal. Si es parcial requiere de la interrupción inmediata del embarazo mediante inducción del parto o mayormente por cesárea para salvar al niño.
El envejecimiento o maduración precoz de la placenta origina un inadecuado aporte de nutrientes al feto, con retraso en el crecimiento intrauterino, prematuridad y aumento de la mortalidad intrauterina y perinatal. Las embarazadas que sufren de hipertensión pueden sufrir una hemorragia cerebral, trastornos hepáticos y renales, íctero, hemólisis, hemorragias posparto e incluso fallecer durante un embarazo.
El aumento excesivo de peso, los edemas, la presencia de albúmina dosificable en orina y la elevación de las cifras de tensión arterial, pueden hacer plantear la posibilidad de un preeclampsia, que puede aparecer en un 7-10% de los casos.
Síndrome de HELLP
Existe una forma clínica grave en el curso de la preeclampsia que es el síndrome de HELLP, caracterizado por anemia, elevación de la bilirrubina (por necrosis de las células hepáticas) y disminución de las plaquetas. Se presenta en el período comprendido entre las 36 semanas de gestación hasta el sexto día del puerperio. Cursa con dolor epigástrico o en hipocondrio derecho, acompañado de náuseas y vómitos.
La complicación más grave y principal causa de muerte es la rotura hepática, cuyo sangramiento origina shock hipovolémico. La forma más grave es la eclampsia, en la que se presentan convulsiones y que puede ocasionar la muerte materna. En estos casos está indicada la interrupción del embarazo de inmediato.
Miomas
Pueden tener repercusiones considerables sobre el parto y el postparto pues son responsables de un aumento de la probabilidad de parto antes de tiempo y de la disminución de la eficiencia de las contracciones uterinas, lo que puede originar pérdida del tono muscular normal (atonía uterina) con hemorragias postparto. También provocan presentaciones y situaciones fetales viciosas (pelviana y transversa) y si se encuentran ubicados en el cuello y segmento inferior pueden actuar como obstáculos para la salida del feto, obligando a realizar cesárea.
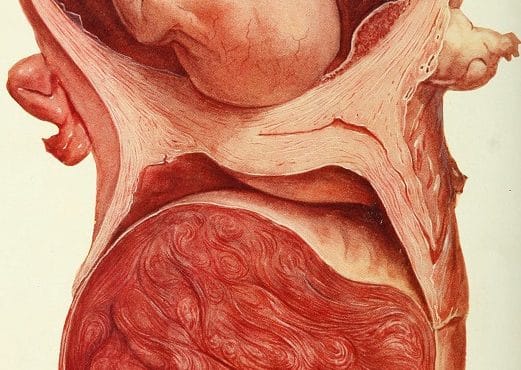
Los miomas aumentan el riesgo de hipoxia (asfixia), malnutrición y muerte fetal, producen afectación de la placenta como desprendimiento prematuro, inserción baja, alteraciones en el alumbramiento y predisposición a la infección y flebotrombosis posparto.
Placenta previa
En pacientes multíparas o con lesiones endometriales (endometritis crónica, legrados repetidos), en los embarazos múltiples, en pacientes con cesárea anterior o cuando coinciden fibromas y embarazos puede desarrollarse una placenta previa. Normalmente la placenta se inserta en el segmento superior del útero (fondo o paredes del mismo), pero en algunos casos la inserción puede ocurrir total o parcialmente en el segmento inferior. El síntoma más frecuente es la presencia de sangrado indoloro en el tercer trimestre del embarazo, que es intermitente y progresivo.
Las forma de presentación de la placenta previa pueden ser:
- Lateral (inserción baja), que no alcanza el orificio cervical interno.
- Marginal es la que alcanza el orificio cervical interno.
- Oclusiva es la que cubre el orifico cervical interno de manera parcial o total, constituyendo un posible obstáculo para la progresión del feto a través del canal del parto.
La placenta previa oclusiva total constituye una indicación de cesárea; en los otros casos la evolución del sangradto y el estado fetal determinarán la conducta.
Rotura uterina
La multiparidad, malformaciones uterinas, tumores uterinos, legrados, cicatrices anteriores (cesárea anterior o extirpación previa de un mioma), los embarazos múltiples, el uso inadecuado de oxitócicos (en inducciones de parto), instrumentaciones cruentas (fórceps, espátulas), y subvaloración del peso fetal (macrosomía) pueden culminar en una rotura uterina, el accidente más grave que puede ocurrir durante el embarazo y el parto, que puede ser completa o incompleta, del segmento inferior o del cuerpo y de causa traumática o espontánea.
Una buena evaluación obstétrica, el seguimiento adecuado del trabajo de parto y el empleo de las técnicas adecuadas por personal capacitado disminuyen las posibilidades de rotura uterina. Su diagnóstico temprano y la rapidez en las acciones evitarán las probabilidades de defunción materna y fetal.
En algunos casos, después de un embarazo múltiple, de un líquido amniótico muy aumentado al final del embarazo (polihidramnios), en fetos con posiciones anómalas (transversa), en presencia de fibromas en la pared uterina o en las grandes multíparas, se produce una atonía uterina (flaccidez excesiva del útero) después del parto que puede causar una persistencia del sangrado. Una forma de prevenir el sangrado es estimulando la contracción uterina mediante el masaje externo, logrando un efecto hemostático al acelerar la reducción en su tamaño.
Sangrados intensos
Pueden ser causadas por los factores anteriormente señalados (miomas, placenta previa, roturas y desgarros, etc.), pero también por diátesis hemorrágicas, es decir, enfermedades que comprometen los mecanismos de la coagulación normal, ya se trate de defectos plaquetarios o de factores de la coagulación, que deberán ser reflejadas estas en las historias clínicas, para poder establecer los tratamientos y conductas adecuados antes de que se produzca el parto.
El sangrado intenso es una de las principales causas de muerte materna a nivel mundial y es una de las que puede ser evitada con un diagnóstico temprano y una intervención terapéutica temprana.
Parto pretérmino
Se denomina parto pretérmino al que ocurre con posterioridad a las 20 semanas y antes de las 37 semanas de gestación y la incidencia del mismo puede estar determinada por factores que ya existina al iniciarse el embarazo.
Entre los factores que propician su presentación están los embarazos de madres entre 15 y 19 años. Se estima que el 10% de los recién nacidos tienen pesos inferiores a 2500 gr.
Los antecedentes de partos prematuros, la baja talla, malas condiciones socioeconómicas, hábito de fumar, período entre un embarazo y otro muy corto y los abortos espontáneos o inducidos previos podrían favorecer su mayor presentación.
También el padecimiento de enfermedades como hipertensión arterial, enfermedad renal, enfermedad cardiovascular, infecciones, alcoholismo, anemia severa y desnutrición, así como complicaciones quirúrgicas y otras afecciones pueden estar relacionados con su aparición.
Presentación fetal anómala
La presentación fetal es la posición que adopta el feto en relación con el canal del parto, que habitualmente es cefálica, es decir, que la cabeza es el sitio más próximo al cuello uterino.
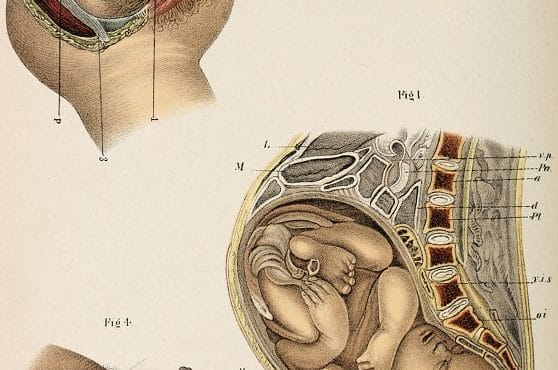
Existen otras presentaciones como la de nalgas o pelviana (como si el feto estuviera sentado), la presentación podálica (los pies), la transversa (atravesado en medio del útero) y otras posiciones anómalas (mano, hombro, cara).
La distocia de hombros es otra situación que puede dar origen a complicaciones en el parto. En este caso la cabeza del bebé ha salido de la vagina pero uno de los hombros queda atascado y puede dar origen a lesiones de la madre y el bebé.
Es importante precisar la presentación antes del parto porque determinará si existe un riesgo de que este no pueda transcurrir normalmente por vía vaginal. En estos casos se requerirá de maniobras especiales, o, más frecuentemente una operación cesárea.
Procidencia del cordón umbilical
Es un accidente del embarazo y el parto en el cual el cordón umbilical se encuentra en la pelvis de la madre a un lado o por debajo de la presentación. Pueden distinguirse cuatro grados:
- Primer grado: el cordón ha descendido por el lado de la presentación pero no es asequible al tacto.
- Segundo grado: el cordón desciende hasta el anillo cervical y se palpa, pero no sale a la vagina. Si las membranas ovulares están intactas se llama procúbito del cordón y si están rotas, procidencia.
- Tercer grado: al romperse las membranas ovulares el cordón aparece en la vagina.
- Cuarto grado: el cordón sale de la vagina al exterior (atraviesa el anillo vulvar).
La causa más común es una falta de adaptación entre la parte presentada y las paredes de la pelvis, cuando un cordón suficientemente largo, suspendido en el líquido amniótico, tiende a caer por su mayor densidad y se insinúa entre la presentación y la pared pelviana.
Factores predisponentes
Entre los factores predisponentes se encuentran: situaciones y presentaciones anormales (transversa y pelviana), parto pretérmino, embarazo múltiple, polihidramnios, desproporción cefalopélvica, cordón umbilical anormalmente largo, rotura prematura de membranas y aminotomía (rotura artifical de membranas) hecha con una mala técnica o por una mala indicación (contraindicada en presentaciones anormales o altas).
Se sospecha cuando existan elementos de hipoxia fetal intensa o cuando la frecuencia cardiaca fetal se altera en presencia de una contracción uterina normal. En la procidencia los dedos pueden palpar un asa del cordón en la vagina. Esta complicación, salvo en raras excepciones, es una indicación de cesárea urgente si se comprueba la presencia de pulso, lo que indica que el feto está vivo y se deben tomar medidas para su extracción inmediata. En caso contrario la extracción se hará del modo menos riesgoso para la madre.
Circulares y nudos reales del cordón umbilical
Predisponen a la hipoxia fetal, creando un estado fetal poco tranquilizador, aunque con frecuencia se obtienen neonatos sin síntomas de depresión. En la actualidad se piensa que los trastornos antenatales son los que realmente responden por los resultados desfavorables y que el parto solo los agrava.
Desgarros uterinos, vaginales y perineales
En previsión de esta complicación es importante revisar cuidadosamente el estado de integridad del útero, la vagina y la región perineal, ya que pueden producirse en partos muy rápidos o con recién nacidos muy grandes, o en posiciones viciosas (pelvianos), o si ha sido necesaria algún tipo de instrumentación (fórceps o espátulas) para la extracción del feto, que requieren de una reparación cuidadosa, que respete las estructuras anatómicas, con suturas quirúrgicas y técnicas cuidadosamente practicadas.
Retención placentaria
El alumbramiento normal consiste en la expulsión de las membranas y la placenta de manera espontánea en los 30 minutos siguientes a la salida del feto, por la acción de las contracciones uterinas y la pared abdominal. Cuando esto no ocurre se dice que existe una retención placentaria y se procederá a la extracción manual de la misma, realizando revisión manual de cavidad.
Es importante comprobar que la placenta haya sido expulsada íntegramente y que no queden restos de ella o de las membranas amnióticas, pues impedirían la adecuada contracción del útero, De considerarse necesario se procederá a legrar la cavidad uterina si se comprueban posteriormente mediante estudios ultrasonográficos la presencia de restos.
Rotura prematura de membranas
Constituye una complicación para el final del embarazo pues incrementa el riesgo de infección ovular y requiere de cuidados especiales. En caso de que la rotura de membranas sea muy precoz es posible que se valore la posibilidad de interrumpir el embarazo por el alto riesgo de infección ovular, para lo cual se procederá a la inducción del parto. La presencia de un aumento en la temperatura del líquido puede sugerir infección, al igual que un cambio en el olor (fetidez).
Cambio de coloración en el líquido amniótico
Es un signo de alerta al final del embarazo. Cuando existen condiciones de hipoxia severa la respuesta del feto puede producir la evacuación del contenido intestinal (meconio) que produce un color amarillento de intensidad variable que puede llegar a aspecto de “puré de chicharos” en la forma más severa, lo que requerirá tomar medidas inmediatas para la extracción del feto, ya sea por inducción del parto o por cesárea.
Parto por cesárea
La operación cesárea, que debe su nombre a que fue la vía por la cual llegó al mundo el general romano Julio Cesar, es la intervención quirúrgica que tiene por objetivo extraer el producto de la concepción a través de una incisión en el abdomen y otra en la pared uterina, y es un proceder que, aun en manos expertas y cumpliendo con todos los requisitos y protocolos establecidos, no está libre de riesgos, tanto para la madre (hemorragias, lesiones de asas intestinales, uréter y vejiga, embolismo amniótico) como para el recién nacido (trauma, muerte súbita, bronco aspiración, depresión).
Como usted habrá podido apreciar la mayor parte de las complicaciones durante el parto obedecen a causas previamente conocidas antes del embarazo y por eso resultan prevenibles.
Los expertos consideran que las medidas más efectivas para evitar complicaciones en el parto son: control estricto del peso, una actividad física adecuada y un buen manejo obstétrico. Y siempre recuerda que: más vale prevenir que tener que lamentar.


