Aunque es una enfermedad que casi siempre se presenta en edades infantiles y da inmunidad de por vida, la varicela en el embarazo puede dar origen a complicaciones serias tanto para la gestante como para el feto.
Te sugiero la lectura de: Control y seguimiento del embarazo, una garantía para ti y para tu hijo
En la actualidad, existen tratamientos médicos para la prevención y enfrentamiento a esta enfermedad, que puede causar durante el embarazo neumonitis materna grave y en el feto el síndrome de varicela congénito o varicela neonatal. No obstante, estas complicaciones presentan un índice de mortalidad muy elevado, cercano al 30%.
Contenido
La varicela como enfermedad
El virus de varicela zoster provoca la enfermedad primaria que se corresponde con su nombre, que es altamente contagiosa y está distribuida en todo el mundo. Se estima que de 13 a 16 pacientes por cada mil habitantes la contraen, siendo más frecuente en invierno y primavera.
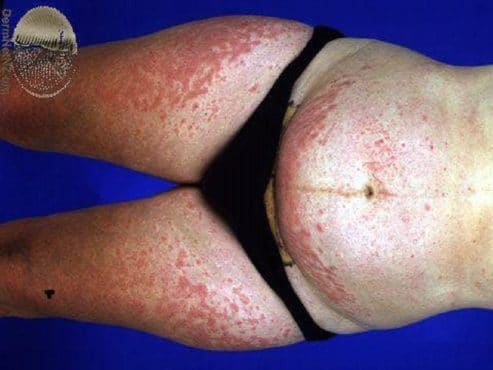
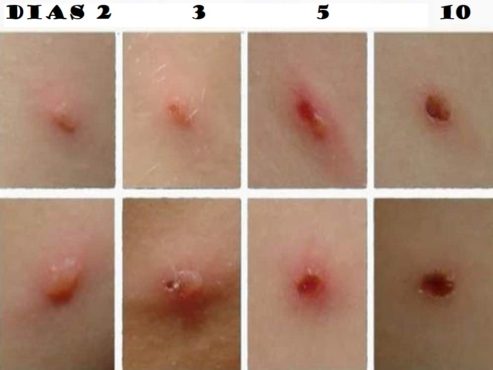
Este virus se manifiesta tras un período de incubación de dos a tres semanas, con un cuadro clínico similar a un estado gripal y fiebre que va de leve a moderada. Después aparece un exantema macular que pasa a pápulas, vesículas y en el final de la enfermedad se tornas costrosas, secándose y posteriormente se desprenden entre una semana a dos.
Otros síntomas pueden incluir inflamación de los ganglios cervicales, mientras las lesiones en la piel pueden dejar cicatrices permanentes con zonas más claras o por el contrario aumento de la pigmentación.
El contagio con este virus se produce al tener contacto con el líquido de las vesículas o aspirar aerosoles de la persona infectada en forma de tos o estornudos. En la mayoría de los casos la varicela se manifiesta en la niñez y transcurre de forma benigna. Si afecta durante la adolescencia o la adultez, existe un mayor riesgo (hasta 15 veces superior) de complicarse con la aparición de una enfermedad pulmonar intersticial y tener síntomas agravados.
Luego de transitar por esta enfermedad, el paciente desarrolla inmunidad permanente, pero el virus queda latente y puede reactivarse ante una depresión del sistema inmune del hospedero. En estos casos provoca una enfermedad secundaria llamada herpes zóster, de menor peligrosidad.
Entre la vacunación preventiva y las personas que han contraído el virus de varicela zoster en la infancia, se estima que la inmunidad en la población adulta ronda el 95%. No obstante, existen grupos más susceptibles a la enfermedad, como es el caso de las mujeres embarazadas.
Varicela en el embarazo
Los casos de mujeres embarazadas que desarrollan varicela no son frecuentes. Se estima que la padecen entre 4 y 7 por cada 10,000 embarazos, pero su morbimortalidad es mucho mayor que la de las mujeres en el mismo rango de edad sin embarazo.
En las gestantes la varicela es mucho más severa y presenta más complicaciones, por lo que es de vital importancia prevenirla o tratarla lo más rápido posible. La mortalidad por esta enfermedad en las mujeres embarazadas, incluso sometidas a tratamiento médico, oscila entre el 3 y el 14%.
Otras complicaciones incluyen el aumento de riesgo de abortos, bajo peso al nacer y partos prematuros.
En adición, existe el riesgo de transmisión vertical del virus tanto al feto como al neonato.
Síndrome de varicela congénito
Este síndrome afecta a varios órganos y sistemas de órganos, con una mortalidad estimada en un 30%. Las posibilidades de desarrollar este síndrome dependen del momento de la gestación en que la madre se contagie de varicela, siendo más alto en las primeras 20 semanas de embarazo.
El SVC afecta a la piel, el sistema nervioso, provoca defectos oculares, hipoplasia de las extremidades y alteraciones esqueléticas, cardiovasculares y gastrointestinales en el feto.
Infección neonatal
La infección neonatal de varicela aparece en los primeros 10 días de vida y también tiene una mortalidad del 30% de los casos. Ocurre cuando la madre se infecta en los 5 días previos y 2 posteriores al parto, y se transmite a cerca del 10 al 50% de los neonatos.
De ser detectada debe vigilarse estrechamente y combatida con antivirales, pues además de su alta mortalidad puede causar lesiones cerebrales y pulmonares.
Diagnóstico de la varicela en el embarazo
En la gestante
El diagnóstico se realiza por medio del estado clínico de la paciente y la aparición de las lesiones en la piel. Se confirma por la detección del ADN del virus por la reacción en cadena de la polimerasa (PCR) del líquido vesicular.
También se emplea la medición de serología para conocer el estado inmune de la paciente y determinar si la persona es susceptible a la enfermedad, midiendo el anticuerpo IgG anti-Virus de la varicela zoster.
En el feto
Si la gestante ha sido infectada por el Virus de la varicela zoster, se puede sospechar un síndrome de varicela congénito si se detectan anormalidades ultrasonográficas en el feto.
Para lograr corroborar su presencia en el feto, se realiza un PCR del líquido amniótico para detectar ADN del virus de la varicela.
Tratamiento de la varicela en el embarazo
En la gestante
Luego de confirmar un diagnóstico de varicela en el embarazo, se procede a tratar a la gestante con antivirales e inmunoglobulina de Virus de la varicela zoster. Estos tratamientos pueden darse por separado o combinados, en función de la gravedad de los síntomas de la paciente.
La inmunoglobulina de varicela zoster no solo reduce el riesgo de contraer la enfermedad luego de una exposición comprobada, sino que disminuye la posibilidad de desarrollar complicaciones y la severidad de los síntomas.
En el tratamiento con antivirales se indica aciclovir oral, que disminuye la duración de la enfermedad y reduce su sintomatología. Este fármaco es seguro durante el embarazo. La vía de administración se cambia a intravenosa si la gestante desarrolla complicaciones respiratorias.
En el neonato
A los bebés nacidos de embarazadas con varicela o que la adquieran durante las dos primeras semanas de vida se les administra inmunoglobulina de varicela zoster y aciclovir vía intravenosa.
Prevención de la varicela en el embarazo
Durante la atención prenatal primaria se debe indagar sobre la historia clínica de la mujer: si ha sido vacunada contra la varicela o ha tenido la enfermedad en la niñez. En caso negativo, se debe realizar un ensayo diagnóstico para IgG anti- Virus de la varicela zoster.
Si la mujer en edad fértil no tiene anticuerpos para la varicela, se recomienda encarecidamente que sea vacunada para que tenga inmunidad permanente. La vacuna se administra en dos dosis y garantiza un 98-99% de protección.
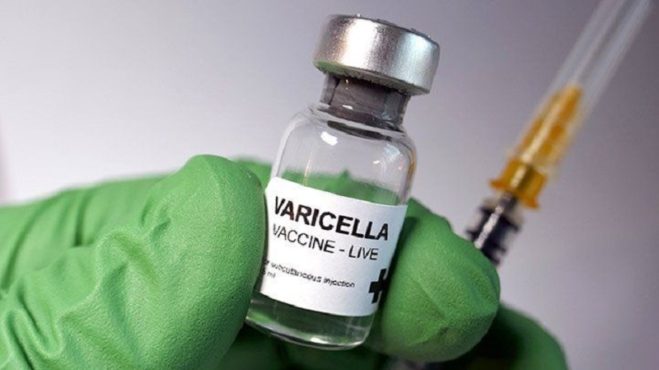
Esta es la única medida preventiva eficaz contra esta enfermedad y el SVC. A las mujeres en edad fértil se les recomienda no concebir en las 4 a 6 semanas posteriores a la vacuna.
La vacunación está contraindicada durante la gestación. Si se detecta una gestante sin anticuerpos contra la varicela, esta debe recibir la vacuna en el postparto inmediato, lo cual no afecta la lactancia materna.
No te pierdas la lectura de: Los cuidados durante el embarazo son una garantía de mejor salud